Peste 39 de milioane de oameni vor muri din cauza infecțiilor rezistente la antibiotice între acum și 2050, potrivit unei analize globale cuprinzătoare a rezistenței la antimicrobiene.
Raportul, publicat pe 16 septembrie înThe Lancet 1, a constatat că între 1990 și 2021, peste un milion de oameni au murit anual din cauza infecțiilor rezistente la medicamente, iar până în 2050 acest număr ar putea crește la aproape 2 milioane. Aproximativ 92 de milioane de vieți ar putea fi salvate între 2025 și 2050 printr-un acces mai larg la antibiotice adecvate și un tratament mai bun al infecțiilor, estimează raportul.
„Aceasta este o contribuție importantă la înțelegerea modului în care am ajuns acolo unde suntem și pentru a oferi o așteptare rațională a poverii viitoare a [rezistenței] pentru a informa următorii pași care pot fi făcuți”, spune Joseph Lewnard, epidemiolog la Universitatea din California, Berkeley.
„Cred că cifrele de expunere sunt probabil mult mai mari decât cele raportate aici”, în special în țările în care există lacune de date, spune Timothy Walsh, microbiolog la Universitatea Oxford, Marea Britanie. Cifrele sugerează că lumea nu atinge obiectivul Națiunilor Unite de a reduce mortalitatea cauzată de rezistența la antimicrobiene până în 2030.
Creșterea deceselor
Cercetătorii au analizat datele de deces și înregistrările spitalelor din 204 țări între 1990 și 2021, concentrându-se pe 22 de agenți patogeni, 84 de combinații de bacterii și antibiotice la care sunt rezistenți și 11 boli, inclusiv infecții ale sângelui și meningită.
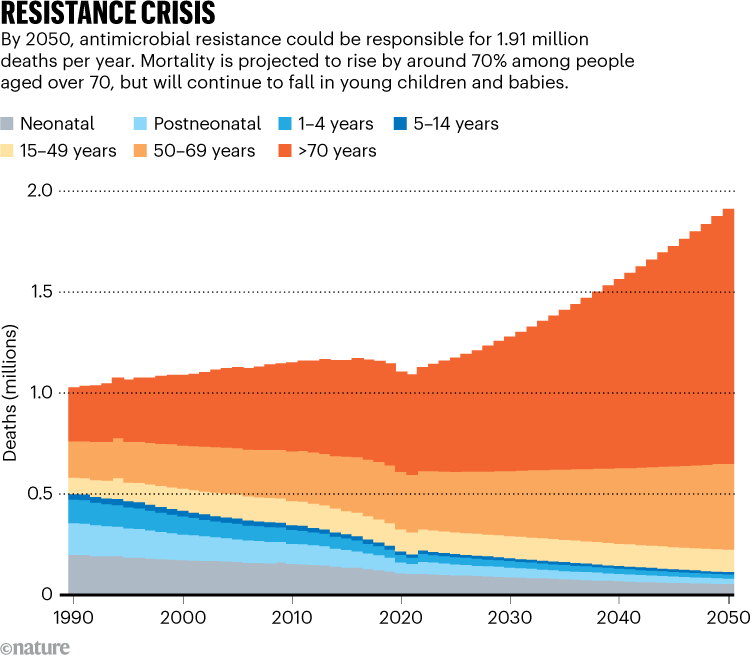
Rezultatele arată că numărul copiilor sub 5 ani care mor din cauza infecțiilor rezistente la medicamente a scăzut cu mai mult de 50% în ultimii 30 de ani, în timp ce rata mortalității pentru persoanele peste 70 de ani a crescut cu 80% (vezi „Criza rezistenței”).
Decese din cauza infecțiilorStaphylococcus aureus— care infectează pielea, sângele și organele interne — a înregistrat cea mai mare creștere, crescând cu 90,29%.
Multe dintre cele mai mortale infecții dintre 1990 și 2021 au fost cauzate de un grup de bacterii care sunt deosebit de rezistente la medicamente, numite bacterii gram-negative. Această categorie includeEscherichia colişiAcinetobacter baumannii— un agent patogen asociat cu infecțiile dobândite în spital.
Bacteriile Gram-negative sunt rezistente la antibioticele carbapenem, o clasă de antibiotice utilizate pentru tratarea infecțiilor grave și pot schimba gene de rezistență la antibiotice cu alte specii și le pot transmite descendenților. Decesele asociate cu bacteriile gram-negative rezistente la carbapenem au crescut cu 149,51% de la 50.900 de cazuri în 1990 la 127.000 de cazuri în 2021.
Raportul estimează că până în 2050, rezistența la antimicrobiene ar putea cauza 1,91 milioane de decese în fiecare an și un total de 8,22 milioane de oameni vor muri din cauza bolilor legate de rezistență. Peste 65% dintre decesele atribuite AMR în 2050 vor avea loc la persoanele cu vârsta peste 70 de ani.
„Acest studiu arată că avem o problemă în ceea ce privește calitatea sistemului de sănătate și prevenirea infecțiilor”, spune coautorul Mohsen Naghavi, medic și epidemiolog la Universitatea Washington din Seattle.
Intervenții direcționate
Regiunile cu cele mai mari rate de mortalitate prognozate sunt Asia de Sud, America Latină și Caraibe. Cercetătorii subliniază că strategiile de combatere a rezistenței la medicamente trebuie să fie prioritizate în țările cu venituri mici și medii.
„Avem nevoie de mai multe investiții globale și de o colaborare interactivă mult mai reală cu țările cu venituri mici pentru a ne asigura că sunt bine echipate”, spune Walsh. Strategiile trebuie să asigure că spitalele din țările cu venituri mici au acces la instrumente de diagnosticare, antibiotice, apă curată și canalizare, adaugă el.
„Majoritatea acestor decese nu necesită de fapt intervenții noi sau specifice pentru a fi prevenite. Acesta este un mesaj important pe care îl transmit”, spune Lewnard.
Legislatorii ar trebui să abordeze, de asemenea, utilizarea excesivă a antibioticelor în agricultură, care accelerează rezistența bacteriană, și să investească în cercetarea antibioticelor inovatoare, a spus Walsh.
Autorii speră că raportul va „oferi informații despre cum să dezvolte noi medicamente, asupra căror medicamente noi să se concentreze și asupra cărora vaccinuri noi să acorde atenție”, spune co-autorul Eve Wool, director de cercetare la Institutul pentru Valori și Evaluare a Sănătății din Seattle, Washington.

 Suche
Suche
 Mein Konto
Mein Konto

