Cada dos visitas semanales al Hospital Infantil de Seattle en Washington, un niño de cinco años acude para recibir una nueva dosis de células inmunitarias genéticamente modificadas, administradas directamente en el líquido que rodea su cerebro.
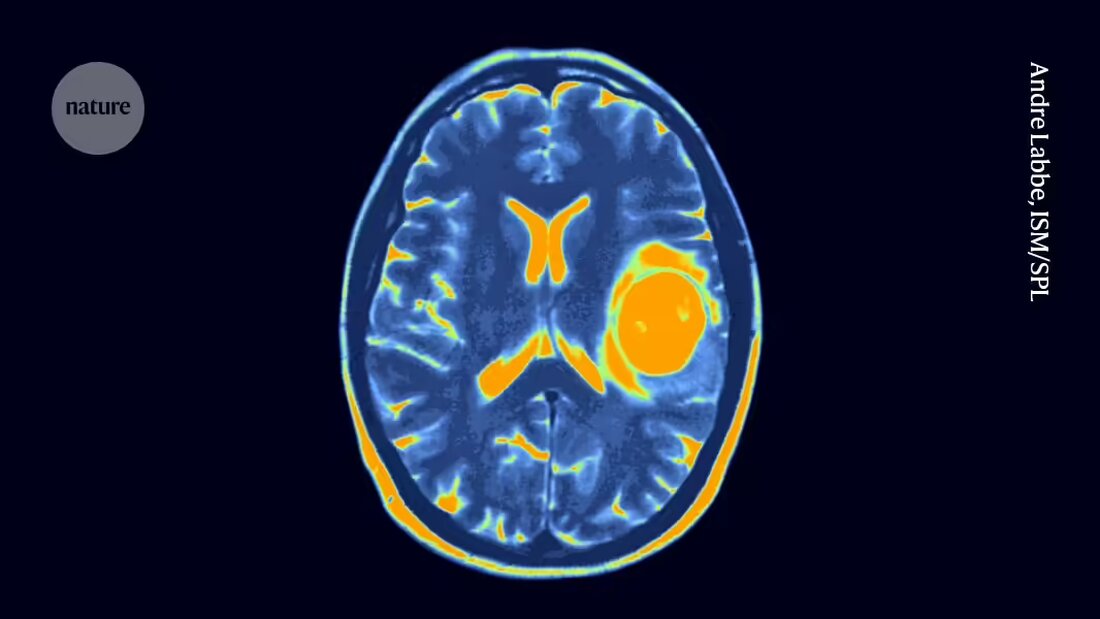
El niño ha estado haciendo estas visitas durante más de tres años después de que le diagnosticaran una forma devastadora de cáncer de cerebro y médula espinal llamada glioma difuso de la línea media, para el cual no existe cura conocida. Pero el tratamiento, llamado terapia de células T con CAR, parece haber reducido el tumor y mantenerlo bajo control. Con 70 tratamientos y contando, este niño de cinco años puede haber recibido más dosis de terapia de células T con CAR que cualquier otra persona en el planeta.
Su oncólogo Nicolás Vitanza siempre está radiante cuando habla de los resultados. Sin embargo, Vitanza sabe muy bien que la reacción del niño es inusual. Aunque varios niños en el ensayo clínico de Vitzana también pueden haberse beneficiado de la terapia con células T con CAR, la mayoría de las respuestas no fueron tan dramáticas ni duraderas como las del niño de cinco años. La pregunta que ahora mantiene despiertos a Vitanza y a otros en su campo es: ¿Cómo pueden hacer que este éxito sea menos atípico?
en el Simposio internacional sobre neurooncología pediátrica en Filadelfia, Pensilvania, que finalizó a principios de este mes, Vitanza y otros investigadores presentaron resultados prometedores de ensayos clínicos iniciales que sugerían que las células T con CAR podrían ser un tratamiento eficaz para los cánceres mortales del SNC en niños.
Los estudios fueron diseñados para probar la seguridad de la terapia, no su efectividad, y se necesitan estudios más amplios para saber con certeza si los tratamientos son beneficiosos. Mientras tanto, los investigadores buscan modificar su enfoque para maximizar su alcance. "Estamos viendo un atisbo de una señal", dice Jasia Mahdi, neuróloga pediátrica del Texas Children's Hospital en Houston. "Nuestro trabajo ahora es descubrir cómo aprovechar eso".
Células T que encuentran tumores
Terapias de células T con CAR están formados por células inmunes llamadas células T que han sido extraídas del receptor y modificadas para producir moléculas llamadas receptores de antígenos quiméricos (CAR) en su superficie. Estas células T se reintroducen en el cuerpo, donde sus nuevos receptores les permiten reconocer y destruir las células cancerosas.
A pesar de preocupaciones de seguridad actuales El enfoque ha demostrado ser exitoso en el tratamiento de varios cánceres de la sangre y, en algunos casos, remisiones duraderas que duran más de una década causado. La aplicación de Terapias de células T con CAR para el tratamiento de tumores sólidos Sin embargo, como las del cerebro y los pulmones, es más exigente. Los tumores sólidos pueden contener diferentes células con diferentes mutaciones y diferentes sensibilidades a la terapia. Los tumores sólidos también pueden ser más difíciles de penetrar para las células T.
Sin embargo, estudios en ratones han sugerido que las células CAR T pueden ser eficaces contra los gliomas difusos de la línea media. Se necesitan urgentemente nuevas terapias para el cáncer: el tratamiento estándar a veces es radioterapia combinada con quimioterapia, pero el cáncer es fatal y la supervivencia media es de unos 13 meses después del diagnóstico, dice Vitanza.
Éxito: un diploma
Los primeros estudios clínicos sobre la terapia CAR-T contra los gliomas difusos de la línea media en niños ya se han completado y los resultados son prometedores. En la reunión de Filadelfia, Vitanza presentó datos de un estudio en el que 21 niños con gliomas difusos de la línea media fueron tratados con células CAR-T que atacan una proteína llamada B7-H3, que se encuentra principalmente en las células cancerosas. Sólo un participante tuvo una reacción fuerte al tratamiento en sí y algunos viven más de lo esperado, dice Vitanza.
Mahdi presentó datos de un ensayo clínico de una terapia con células T dirigida a una molécula llamada GD2. En este estudio, realizado en la Universidad de Stanford en California, se trató a nueve personas con gliomas difusos de la línea media y los tumores se redujeron a más de la mitad en cuatro de ellos.
Este estudio también tuvo un caso atípico: un joven cuyo cáncer había desaparecido por completo y que permaneció libre de cáncer durante más de 30 meses después de su primer tratamiento. Durante este tiempo completó la escuela secundaria y ahora está prosperando en la universidad. "Todas estas cosas normales significan mucho más en este contexto", dice Mahdi. "Esta realidad no habría sido suya de otra manera".
Un menú de opciones
Los investigadores están ansiosos por extender estas dramáticas respuestas a más participantes en su estudio. El equipo de Vitzana ha lanzado otro estudio que prueba las células T CAR que atacan cuatro moléculas diferentes que se encuentran principalmente en tumores de cerebro y médula espinal, con la esperanza de que las células T que reconocen múltiples objetivos sean más efectivas.
Otro equipo de la Universidad de California en San Francisco está probando células CAR-T que expresan el receptor que mata el cáncer sólo cuando las células están en el sistema nervioso central. La esperanza es que las células T sólo estén activas donde sean necesarias, haciéndolas menos vulnerables a pasar. "Agotamiento" volverse disfuncional, un fenómeno que se sabe que limita la efectividad de las terapias con células T, dice Hideho Okada, quien investiga inmunoterapias y es el investigador principal del proyecto. El equipo trató a su primer participante del estudio, un adulto con un tumor cerebral agresivo llamado glioblastoma, en junio y planea iniciar un estudio similar en niños.
Estas modificaciones de las terapias con células T con CAR son sólo el comienzo, afirma Vitanza. Los investigadores buscan nuevas formas de optimizar las terapias con células T con CAR, y dentro de décadas, los médicos podrán elegir entre una variedad de opciones que se pueden adaptar a cada paciente. "Es increíble que hayamos llegado a este punto", afirma. "Pero dentro de 20 años, las células T con CAR que utilizamos para los pacientes tendrán un aspecto muy diferente".

 Suche
Suche
 Mein Konto
Mein Konto