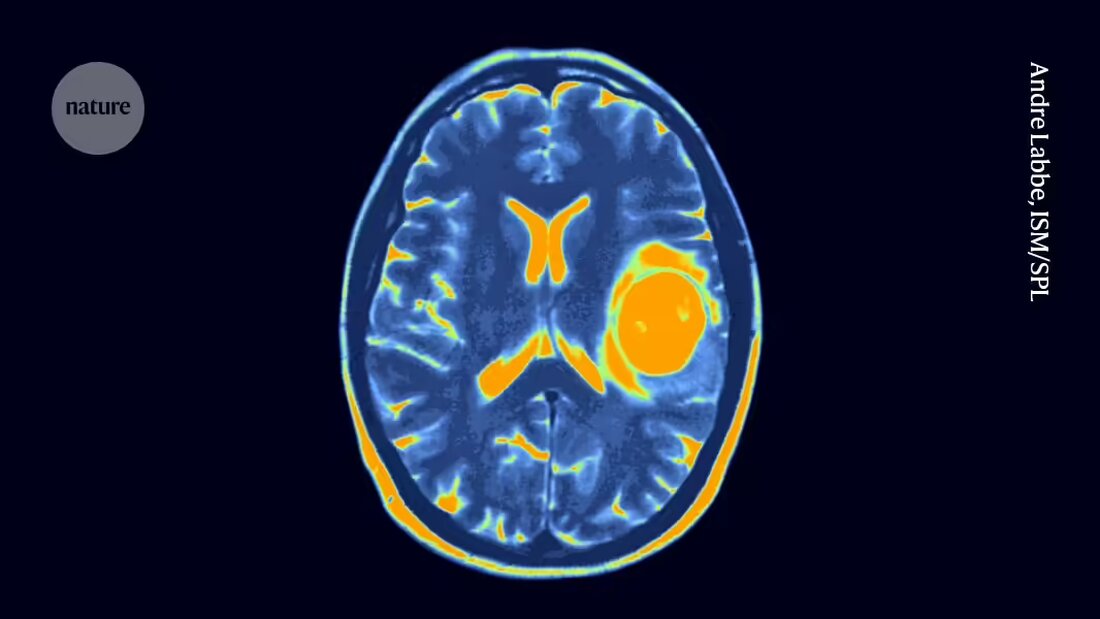
Bij elk ander wekelijks bezoek aan het Seattle Children's Hospital in Washington komt een vijfjarig kind langs voor een nieuwe dosis genetisch gemodificeerde immuuncellen, rechtstreeks toegediend in de vloeistof rond haar hersenen.
Het kind legt deze bezoeken al meer dan drie jaar af nadat bij hem de diagnose was gesteld van een verwoestende vorm van hersen- en ruggenmergkanker, diffuus middellijnglioom genaamd, waarvoor geen remedie bekend is. Maar de behandeling, CAR T-celtherapie genaamd, lijkt de tumor te hebben gekrompen en onder controle te houden. Met 70 behandelingen en meer heeft dit vijfjarige kind mogelijk meer doses CAR T-celtherapie gekregen dan wie dan ook op de planeet.
Zijn oncoloog Nicholas Vitanza straalt altijd als hij over de resultaten vertelt. Niettemin is Vitanza zich er terdege van bewust dat de reactie van het kind ongebruikelijk is. Hoewel verschillende kinderen in het klinische onderzoek van Vitzana mogelijk ook baat hadden gehad bij CAR T-celtherapie, waren de meeste reacties niet zo dramatisch of langdurig als die van het vijfjarige kind. De vraag die Vitanza en anderen in zijn vakgebied nu wakker houdt is: hoe kunnen ze ervoor zorgen dat dit succes minder een uitschieter wordt?
Op de Internationaal symposium over pediatrische neuro-oncologie in Philadelphia, Pennsylvania, die eerder deze maand eindigde, presenteerden Vitanza en andere onderzoekers veelbelovende vroege klinische onderzoeksresultaten die suggereerden dat CAR T-cellen een effectieve behandeling zouden kunnen zijn voor dodelijke CZS-kankers bij kinderen.
De onderzoeken waren bedoeld om de veiligheid van de therapie te testen, niet de effectiviteit ervan, en er zijn grotere onderzoeken nodig om zeker te weten of de behandelingen gunstig zijn. In de tussentijd proberen onderzoekers hun aanpak aan te passen om hun bereik te maximaliseren. “We zien een glimp van een signaal”, zegt Jasia Mahdi, kinderneuroloog in het Texas Children’s Hospital in Houston. “Het is nu onze taak om uit te vinden hoe we daarop kunnen voortbouwen.”
Tumorzoekende T-cellen
CAR T-celtherapieën bestaan uit immuuncellen, T-cellen genaamd, die bij de ontvanger zijn verwijderd en zijn aangepast om op hun oppervlak moleculen te produceren die chimere antigeenreceptoren (CAR) worden genoemd. Deze T-cellen worden opnieuw in het lichaam geïntroduceerd, waar ze dankzij hun nieuwe receptoren kankercellen kunnen herkennen en vernietigen.
Ondanks aanhoudende veiligheidsproblemen De aanpak is succesvol gebleken bij de behandeling van verschillende vormen van bloedkanker en in sommige gevallen langdurige remissies die meer dan tien jaar duren veroorzaakt. De toepassing van CAR T-celtherapieën voor de behandeling van solide tumoren zoals die van de hersenen en de longen is echter veeleisender. Solide tumoren kunnen verschillende cellen bevatten met verschillende mutaties en verschillende gevoeligheden voor therapie. Vaste tumoren kunnen ook moeilijker zijn voor T-cellen om te penetreren.
Niettemin hebben onderzoeken bij muizen gesuggereerd dat CAR T-cellen effectief kunnen zijn tegen diffuse middellijngliomen. Nieuwe therapieën voor de kanker zijn dringend nodig: de standaardbehandeling bestaat soms uit bestralingstherapie in combinatie met chemotherapie, maar de kanker is dodelijk en de mediane overleving bedraagt ongeveer 13 maanden na de diagnose, zegt Vitanza.
Succes: een diploma
De eerste klinische onderzoeken naar CAR-T-therapie tegen diffuse middellijngliomen bij kinderen zijn inmiddels afgerond en de resultaten zijn veelbelovend. Tijdens de bijeenkomst in Philadelphia presenteerde Vitanza gegevens uit een onderzoek waarin 21 kinderen met diffuse middellijngliomen werden behandeld met CAR-T-cellen die een eiwit aanvallen genaamd B7-H3, dat voornamelijk op kankercellen wordt aangetroffen. Slechts één deelnemer reageerde heftig op de behandeling zelf, en sommigen leven langer dan verwacht, zegt Vitanza.
Mahdi presenteerde gegevens uit een klinische proef met een T-celtherapie die zich richt op een molecuul genaamd GD2. In deze studie, uitgevoerd aan de Stanford University in Californië, werden negen mensen met diffuse middellijngliomen behandeld, en bij vier van hen krompen de tumoren met meer dan de helft.
Deze studie had ook een uitschieter: een jonge man bij wie de kanker volledig was verdwenen en die na zijn eerste behandeling ruim 30 maanden kankervrij was gebleven. Gedurende deze tijd heeft hij de middelbare school afgerond en doet het nu goed op de universiteit. “Al deze normale dingen betekenen in deze context zoveel meer”, zegt Mahdi. ‘Anders zou deze realiteit niet de zijne zijn geweest.’
Een menu met opties
Onderzoekers willen deze dramatische reacties graag uitbreiden naar meer van hun studiedeelnemers. Het team van Vitzana is een nieuw onderzoek gestart waarbij CAR T-cellen worden getest die vier verschillende moleculen aanvallen die voornamelijk op hersen- en ruggenmergtumoren voorkomen, in de hoop dat T-cellen die meerdere doelwitten herkennen effectiever zullen zijn.
Een ander team van de Universiteit van Californië, San Francisco, test CAR-T-cellen die de kankerdodende receptor alleen tot expressie brengen als de cellen zich in het centrale zenuwstelsel bevinden. De hoop is dat de T-cellen alleen actief zullen zijn waar ze nodig zijn, waardoor ze minder kwetsbaar worden om erdoorheen te komen "Uitputting" disfunctioneel worden, een fenomeen waarvan bekend is dat het de effectiviteit van T-celtherapieën beperkt, zegt Hideho Okada, die onderzoek doet naar immuuntherapieën en de hoofdonderzoeker van het project is. Het team behandelde de eerste deelnemer aan het onderzoek, een volwassene, met een agressieve hersentumor genaamd glioblastoom, in juni en is van plan een soortgelijk onderzoek bij kinderen te starten.
Dergelijke aanpassingen aan CAR T-celtherapieën zijn nog maar het begin, zegt Vitanza. Onderzoekers zijn op zoek naar verdere manieren om CAR T-celtherapieën te optimaliseren Over tientallen jaren zouden artsen kunnen kiezen uit een verscheidenheid aan opties die op individuele patiënten kunnen worden afgestemd. “Het is ongelooflijk dat we zover zijn gekomen”, zegt hij. “Maar over twintig jaar zullen de CAR T-cellen die we voor patiënten gebruiken er heel anders uitzien.”

 Suche
Suche
 Mein Konto
Mein Konto