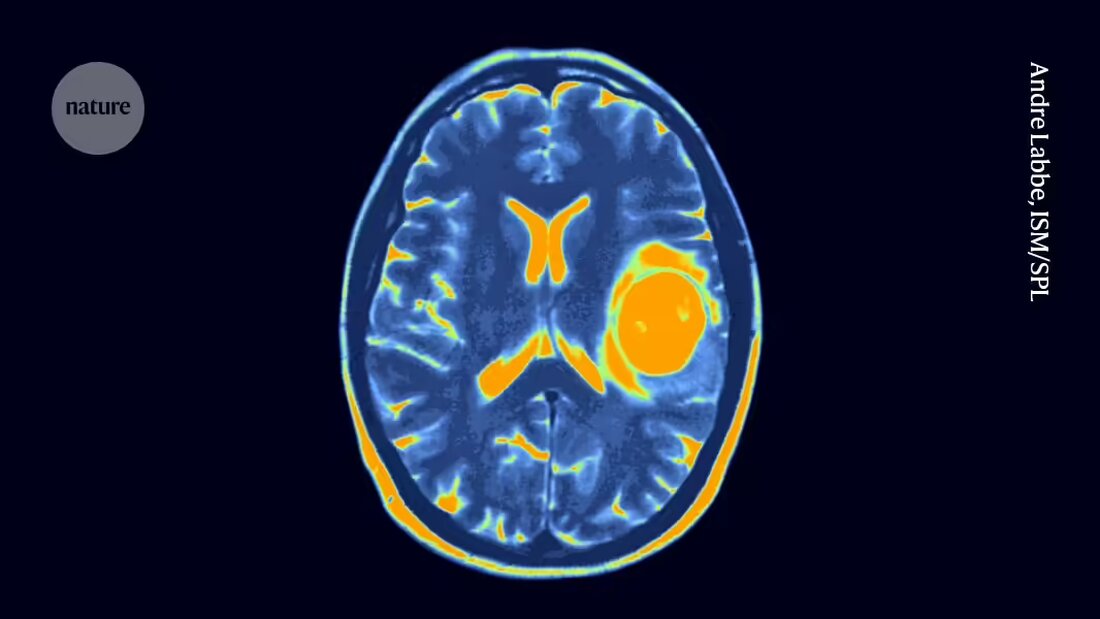
A cada duas visitas semanais ao Hospital Infantil de Seattle, em Washington, uma criança de cinco anos chega para receber uma nova dose de células imunológicas geneticamente modificadas, administradas diretamente no fluido ao redor de seu cérebro.
A criança faz essas visitas há mais de três anos depois de ser diagnosticada com uma forma devastadora de câncer no cérebro e na medula espinhal chamada glioma difuso da linha média, para o qual não há cura conhecida. Mas o tratamento, denominado terapia com células T CAR, parece ter reduzido o tumor e mantido-o sob controle. Com 70 tratamentos e contando, esta criança de cinco anos pode ter recebido mais doses de terapia com células T CAR do que qualquer outra pessoa no planeta.
Seu oncologista Nicholas Vitanza sempre fica radiante quando fala sobre os resultados. Mesmo assim, Vitanza sabe muito bem que a reação da criança é incomum. Embora várias crianças no ensaio clínico de Vitzana também possam ter beneficiado da terapia com células T CAR, a maioria das respostas não foi tão dramática ou duradoura como a da criança de cinco anos. A questão que hoje mantém Vitanza e outros em sua área acordados é: como eles podem tornar esse sucesso menos atípico?
No Simpósio Internacional de Neuro-Oncologia Pediátrica na Filadélfia, Pensilvânia, que terminou no início deste mês, Vitanza e outros pesquisadores apresentaram resultados promissores de ensaios clínicos iniciais que sugeriam que as células T CAR poderiam ser um tratamento eficaz para cânceres mortais do SNC em crianças.
Os estudos foram concebidos para testar a segurança da terapia, não a sua eficácia, e são necessários estudos maiores para saber com certeza se os tratamentos são benéficos. Enquanto isso, os pesquisadores procuram ajustar sua abordagem para maximizar seu alcance. “Estamos vendo um sinal”, diz Jasia Mahdi, neurologista pediátrica do Texas Children’s Hospital, em Houston. “Nosso trabalho agora é descobrir como desenvolver isso.”
Células T que detectam tumores
Terapias com células T CAR são constituídos por células imunológicas chamadas células T que foram removidas do receptor e modificadas para produzir moléculas chamadas receptores de antígenos quiméricos (CAR) em sua superfície. Estas células T são reintroduzidas no corpo, onde os seus novos receptores lhes permitem reconhecer e destruir as células cancerígenas.
Apesar de preocupações contínuas de segurança A abordagem provou ser bem-sucedida no tratamento de vários tipos de câncer no sangue e, em alguns casos, remissões duradouras que duram mais de uma década causado. A aplicação de Terapias com células T CAR para o tratamento de tumores sólidos como os do cérebro e dos pulmões, porém, são mais exigentes. Os tumores sólidos podem conter diferentes células com diferentes mutações e diferentes sensibilidades à terapia. Os tumores sólidos também podem ser mais difíceis de penetrar pelas células T.
No entanto, estudos em ratos sugeriram que as células T CAR podem ser eficazes contra gliomas difusos da linha média. São urgentemente necessárias novas terapias para o cancro: o tratamento padrão é por vezes radioterapia combinada com quimioterapia, mas o cancro é fatal e a sobrevivência média é de cerca de 13 meses após o diagnóstico, diz Vitanza.
Sucesso: um diploma
Os primeiros estudos clínicos sobre a terapia CAR-T contra gliomas difusos da linha média em crianças foram concluídos e os resultados são promissores. No encontro na Filadélfia, Vitanza apresentou dados de um estudo em que 21 crianças com gliomas difusos na linha média foram tratadas com células CAR-T que atacam uma proteína chamada B7-H3, encontrada principalmente em células cancerígenas. Apenas um participante teve uma reação forte ao tratamento em si, e alguns vivem mais do que o esperado, diz Vitanza.
Mahdi apresentou dados de um ensaio clínico de uma terapia com células T que tem como alvo uma molécula chamada GD2. Neste estudo, realizado na Universidade de Stanford, na Califórnia, nove pessoas com gliomas difusos na linha média foram tratadas e os tumores diminuíram em mais da metade em quatro delas.
Este estudo também teve um caso atípico: um jovem cujo cancro tinha desaparecido completamente e que permaneceu livre de cancro durante mais de 30 meses após o seu primeiro tratamento. Durante esse período, ele concluiu o ensino médio e agora está prosperando na universidade. “Todas estas coisas normais significam muito mais neste contexto”, diz Mahdi. “Esta realidade não teria sido dele de outra forma.”
Um menu de opções
Os pesquisadores estão ansiosos para estender essas respostas dramáticas a mais participantes do estudo. A equipe de Vitzana lançou outro estudo testando células T CAR que atacam quatro moléculas diferentes encontradas principalmente em tumores do cérebro e da medula espinhal, na esperança de que as células T que reconhecem múltiplos alvos sejam mais eficazes.
Outra equipa da Universidade da Califórnia, em São Francisco, está a testar células CAR-T que expressam o receptor que mata o cancro apenas quando as células estão no sistema nervoso central. A esperança é que as células T só estejam ativas onde são necessárias, tornando-as menos vulneráveis à passagem. "Exaustão" tornando-se disfuncional, um fenômeno conhecido por limitar a eficácia das terapias com células T, diz Hideho Okada, que pesquisa imunoterapias e é o investigador principal do projeto. A equipe tratou seu primeiro participante do estudo, um adulto com um tumor cerebral agressivo chamado glioblastoma, em junho e planeja iniciar um estudo semelhante em crianças.
Essas modificações nas terapias com células T CAR são apenas o começo, diz Vitanza. Os pesquisadores estão procurando outras maneiras de otimizar as terapias com células T CAR, e daqui a algumas décadas os médicos poderão escolher entre uma variedade de opções que podem ser adaptadas a pacientes individuais. “É incrível que tenhamos chegado a este ponto”, diz ele. “Mas em 20 anos, as células CAR T que usamos nos pacientes terão uma aparência muito diferente.”

 Suche
Suche
 Mein Konto
Mein Konto